ضمن سلسلة تقارير الراصد العربي للحقوق الاقتصادية والاجتماعية لشبكة المنظمات العربية غير الحكومية للتنمية، أصدرت جمعية الامل العراقية تقريرها للعام 2023، والذي استعرضت فيه كل ما يحيط (الحق في الصحة في العراق)، مسلطة ضوءا على السياسات والعوامل الوطنية والإقليمية والدولية التي تساهم في انتهاكه.
وقال منتظر حسن، معد التقرير، إنه انطلق من “منهجية حقوقية ترى أن الصحة حق وتعتمد هذا المبدأ لفهم واقع وتحدّيات الصحة في العراق، ولا ينحصر هذا الحق في الحصول على الخدمات الصحية المناسبة فقط، بل يشمل كافة مقومات الحياة الجيدة للأفراد والمجموعات”.
واضاف التقرير، ان “للعراق تاريخا طويلا من الحروب والصراعات العنيفة والأزمات الاقتصادية والانقسامات الاجتماعية التي أثرت بأشكال مباشرة وغير مباشرة على صحة سكّانه كفقدان الحياة والإعاقات وخسارة سُبل العيش”، لافتا الى ان “بعد سقوط نظام صدام حسين والاحتلال الأميركي للعراق في عام 2003، فشلت السياسات الحكومية النيوليبرالية في تحسين وضع الحق في الصحة في العراق بشكل واضح، إذ بالكاد تغيّرت البنية التحتية للرعاية الصحية العامة بسبب عدم الاستقرار السياسي المستمر الذي قيّد قدرة نظام الرعاية الصحية على تقديم خدماته للسكان”.
وتابع التقرير، ان “التاريخ الطويل من الصراعات العنيفة ترك معظم العراقيين يعانون من مستويات مختلفة من مشاكل الصحة النفسية والصدمات التي لم تلتئم لكن نادراً ما يتطرّق نظام الرعاية الصحية والسياسات الصحية وتوجهات القطاعين الحكومي والخاص إلى هذا الجانب. بالإضافة إلى ذلك، يواجه العراق تحدّيات بيئية خطيرة مثل التلوّث وتغير المناخ والحرارة والجفاف”.
الإطار القانوني والسياسات الصحية
ويشير التقرير الى انه “بالنظر الى الإطار القانوني للحق في الصحة، يضع الدستور العراقي الضمان الصحي والاجتماعي والخدمات الصحية ضمن بابه الأوّل المخصص للحقوق في المادة 30 أولا تَكفّل الدولة للفرد وللأسرة - وبخاصة الطفل والمرأة - الضمان الاجتماعي والصحي، والمقوّمات الأساسية للعيش في حياة حرّة كريمة، تؤمّن لهم الدخل المناسب، والسكن الملائم. ثانيا، تكفل الدولة الضمان الاجتماعي والصحي للعراقيين في حال الشيخوخة أو المرض أو العجز عن العمل أو التشرد أو اليُتم أو البطالة. والمادة 31 أولًا لكل عراقي الحق في الرعاية الصحية، وتُعنى الدولة بالصحة العامة، وتكفل وسائل الوقاية والعلاج بإنشاء مختلف أنواع المستشفيات والمؤسسات الصحية”، فيما تؤكد المادة 33 على حق الفرد بالعيش في ظروف بيئية سليمة”.
ويواصل التقرير القول أنه “على الرغم من أن وضع هذه المواد ضمن الحقوق يوحي بأن الدستور يرى الصحة حقاً، إلا أنها تحضر الصحة بالضمان والخدمات فقط، بالإضافة الى وجود اختلاف كبير بين الواقع وما تتحدّث عنه مواد الدستور”.
الحرب ضد داعش وما بعدها
يجد التقرير ان “هذه الحرب شردت أكثر من خمسة ملايين نازح داخلياً، وتشير التقديرات الى أن 186 الى 209 آلاف شخص عراقي فقدوا حياتهم نتيجةً للعنف المباشر من 2003 الى اليوم، منهم حوالي 38 ألفاً أثناء الحرب ضد داعش”، منوها بأن “لا توجد إحصائية لمن تعرّضوا لإصابات أو إعاقات خلال هذه المدة”.
ويضع التقرير للنزوح الداخلي “تأثيرات مهمة” على النظام الصحي حيث يتأثر النازحون أنفسهم صحيا بسبب فقدانهم لسبل المعيشة والوصول الى احتياجاتهم الأساسية وسوء الظروف المعيشية في المخيمات وأماكن النزوح الأخرى وخصوصاً غير المنظمة منها، ما يهدّد صحة النازحين الجسدية والنفسية، بالإضافة الى الآثار بعيدة المدى التجربة النزوح كاضطراب ما بعد الصدمة وتغيّر الوضع الاجتماعي والاقتصادي وفقدان التعليم وغيرها.
ويبين التقرير، ان النازحين يضعون “ضغطاً كبيراً على الخدمات العامة في الأماكن المُضيفة التي يعاني أغلبها من مشاكل هيكلية في بنيتها التحتية، فهي غير كافية لتلبية احتياجات سكان هذه المناطق أصلًا، وهذا ولد رفضاً من المجتمعات المضيفة للنازحين بسبب الإحساس بالمنافسة على هذه الخدمات وفرص العمل، بالإضافة الى لعب الأعراف الجندرية الأبوية دوراً مهماً في هذا الرفض حيث خضع أغلب الرجال من النازحين للتقييد الأمني ومنعوا من دخول المدن خصوصاً في المدة التي تلت سيطرة داعش على نينوى والأنبار وصلاح الدين ومناطق أخرى في 2014”.
ويؤشر التقرير أنه “كان صندوق العراق الإنساني التابع للأمم المتحدة بالإضافة الى وكالات الأمم المتحدة الأخرى، الاتحاد الأوروبي وقسم السكان، واللاجئين والهجرة في وزارة الخارجية الأميركية ووكالة التنمية الأميركية من أهمّ الفاعلين الدوليين في تمويل الاستجابة الإنسانية وتقديم خدمات الدعم القانوني والصحي. أمّا محلياً فكانت المجتمعات المضيفة هي المُستجيب الأوّل والأهم ثم بعدها الفرق التطوعية والمنظمات المحلية”، مؤكدا ان استجابة الحكومة “كانت الأبطأ والأقل فاعلية وشاب استجابة المؤسسات الدينية التحيّز والتمييز الطائفي والديني”.
ويذكر التقرير، ان العراق يواجه “تحدّيات أغلبها هيكلية للحقِّ في الصحة من أهمها التغيّر المناخي وما يتبعه من ارتفاع في معدّلات الحرارة والتلوّث وشح المياه والتصحر، وتأثيراتها على الأمن الغذائي بالإضافة الى الفساد المالي والإداري في عمليات الاستيراد والسيطرة النوعية وعدم المساواة في الوصول الى الخدمات الصحية والحصول”، مردفا أنه “عند انخفاض أسعار النفط، أخرجت الخدمات من أولويات الحكومة من ضمنها الخدمات الصحية والبيئية.
الوعي بأخطار التغير المناخي
يجد التقرير، أن “الوعي المجتمعي بتأثيرات وأخطار التغيّر المناخي بدأ يزداد نسبياً مؤخّراً، وبدأت منظمات المجتمع المدني، يشجعها التغيّر في سياسات المانحين، بالتركيز على هذا التحدّي. وعلى الجانب الآخر صارت الحكومة تذكر موضوع التغيّر المناخي بشكل أكبر ولكن دون أن يأخذ حيزاً ضمن أولوياتها أو خططها، برغم المصادقة على اتفاقية باريس في 2021 وبدء وزارة التخطيط العمل على صياغة الورقة الخضراء لمواجهة التغيّر المناخي”.
ويشير التقرير الى ان “الجهود الحكومية الحقيقية في هذا المجال بقيت قليلة وغير ذات تأثير واضح، ولم تربط التغير المناخي والتلوث بالصحة إلا قليلا”.
ويلفت الى ان “من العوامل البيئية المهمة المؤثرة سلبياً على الصحة هو التلوّث وخصوصاً في المياه والهواء، فقد حلّ العراق في المركز التاسع عالمياً من 117 دولة شملها مؤشر ( 2022 IQAir) لأكثر الدول تلوّثاً للهواء في عام 2021”.
وينبه أيضا الى انه “بالإضافة للأتربة في الهواء تشكّل غازات مولّدات الكهرباء الخاصة التي قدر معهد الطاقة العراقي عددها بـ4.5 ملايين مولد، والسيارات التي قدّر عددها بـ7 ملايين و 27 ألفاً حسب وزارة التخطيط في 2020 وآبار النفط ومحطّات التصفية، والمصانع التي تعمل أغلبها بأنظمة قديمة، مصادر إضافية لتلوّث الهواء.
ويواصل “أما بالنسبة للمياه، فملوّثاتها تشمل مُخلّفات الصرف الصحي التي يتم التخلّص منها في الأنهار، فمثلًا يقع مكان التخلّص من مياه الصرف الصحي في النجف في نهر الفرات وعلى حوالي كيلومتر ونصف قبل محطة تصفية المياه ممّا يزيد خطورة تلوّث مياه الشرب بالإضافة الى مُخلّفات المصانع فمثلا سجل شط العرب مستويات عالية من التلوّث بالمعادن الثقيلة بين كانون الأول / ديسمبر 2012 وكانون الثاني / يناير 2013 وهي مدّة يكون التلوّث فيها عادة أقل من الصيف حين ينخفض مستوى المياه”.
الخدمات الصحية
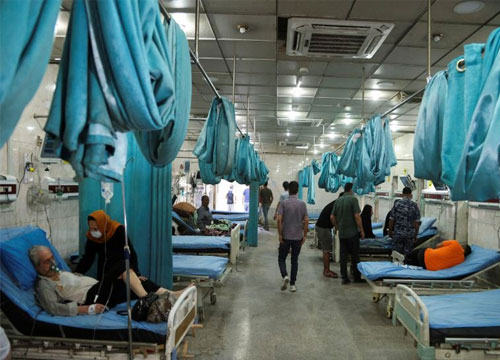
يقول التقرير أن “سياسة العراق الصحية وتوجهات وزارة الصحة والبيئة تسعى الى توفير تغطية صحية شاملة. ويملك العراق 295 مستشفى حكومياً و 155 أهلياً، بمعدل 1.2 سرير لكل ألف نسمة لتقديم الخدمات الصحية الثانوية والثالثية. أما بالنسبة للرعاية الصحية الأولية فهناك 2805 مراكز، تقدم العناية الدورية للنساء الحوامل والأطفال بضمنها اللقاحات التي تقدم بشكل مجاني”.
ويضيف التقرير، ان “العراق خصص ميزانية لشراء الأدوية مستقلة عن ميزانية وزارة الصحة في موازنة 2019. كذلك هنالك عيادات للتأمين الصحي تلتزم بتوفير الأدوية اللازمة لذوي الأمراض المزمنة”، مردفا ان “هذه العيادات بشكل عام غير نشطة وهي من بقايا نظام العيادات الشعبية الذي تم إنشاؤه نتيجةً للحصار الاقتصادي على العراق بعد حرب الخليج الأولى، وأصبحت جزءاً من مراكز الرعاية الصحية الأولية وعبارة عن قسم من صيدلية تقدّم أدوية لارتفاع ضغط الدم والسكري فقط”.
الوصول الى المعلومات الصحية
يشير التقرير هنا الى ان هناك نظام تسجيل إلكتروني موحد للولادات والوفيات والأحوال المدنية وضعه قانون البطاقة الوطنية رقم 3 لسنة 2016، وللحصول على الخدمات الصحية يوجد نظام تسجيل ورقي في المراكز الصحية الأولية للأسر. أمّا تقييد البيانات من الحاصلين على الخدمات الصحية فأغلبه ما زال ورقياً ويتبع نظاماً وضعته وكالة التنمية الأميركية USAID وكذلك تناقلها بين المراكز الصحية الأوّلية والقطاعات وحدات إدارية بدرجة قسم ضمن دوائر الصحة. أما بين القطاعات ودوائر الصحة والوزارة فيأخذ هذا التناقل شكلّا إلكترونياً بالإضافة الى التوثيق الورقي.
ويذكر ان “الوزارة تصدر إحصاءات مفصلة سنوياً بالخدمات الصحية المقدّمة والبنية التحتية المتوفّرة. وبشكل عام يتخلّل عملية جمع البيانات وتدوينها الكثير من الأخطاء إما بسبب تقديم معلوماتٍ غير دقيقة من المستفيد نفسه أو بسبب ملء الحقول افتراضياً من قبل الموظف. ولم تفلح الأنظمة الإلكترونية للمراكز الصحية والمستشفيات في عددٍ من دوائر صحة المحافظات في التخلّص من الاعتماد على الطرق الورقية نتيجة لعدم تناغم الكادر الصحي مع النظام الإلكتروني واستمرار الاعتماد على النظامين بشكل متواز”، منبها الى ان “البيانات المعروضة في التقارير الدورية تتضمّن توزيعاً على المناطق والجنس ولا تتضمّن توزيعاً على أساس الحالة الاقتصادية والاجتماعية والتعليمية وغيرها”.
مقدمو الخدمات الصحية
يؤكد التقرير أن “جميع العاملين في القطاع الصحي العراقي من ذوي المهن الصحية والطبية، هم موظفون في القطاع العام على الأقل لمدة ثلاث سنوات للتدرج الطبي، حسب التعديل الرابع لتعليمات قانون تدرج ذوي المهن الصحية والطبية رقم 1 لسنة 2020، ولا يمكن العمل في القطاع الخاص إلا خارج أوقات الدوام الرسمي حصراً، وبعد إكمال مدة التدرج”. وعلى هذا الأساس “تُنظم تصريحات ممارسة المهنة من النقابات، لكن العمل في القطاع الخاص بالإضافة الى الوظيفة الحكومية منتشر بكثرة وغير منظم”.
ويستنتج التقرير، ان مقدمي الخدمات الصحية لا يلتزمون بهذه التعليمات أو القوانين عادةً، بالإضافة الى ذلك تتضمن التعليمات التوزيع الى المناطق النائية كالقرى والأرياف التي تفتقر لوجود خدمات صحية متخصصة، ولذلك كثيراً ما يلجأ العاملون الموزّعون الى أماكن نائية الى الواسطة لنقل محل عملهم إلى مراكز المدن، مما يترك هذه الأماكن من دون خدمات صحية مناسبة”.
ويجد التقرير ان هناك تضاربا في عدد موظفي وزارة الصحة والبيئة بين التقرير الإحصائي للوزارة (2021) الذي يشير أن أعداد الملاكات البشرية العاملة في وزارة الصحة ما عدا إقليم کردستان هو 295,269 ، بينما في موازنة 2021 هو 116,451 موظفاً.
ومع هذا الحال يجد التقرير انه “غير واضح سبب هذا التضارب في الأرقام. ومن التفسيرات أن هذا الفرق هو بين الموظفين الأصليين في وزارة الصحة وبين الملاك الذي يتضمّن موظفي العقود”، مردفا “لكن التقرير الإحصائي لا يوضح هذا، وأغلب هؤلاء الموظفين هم من الملاكات التمريضية والصحية، فيما يمثل مجموع الأطباء وأطباء الأسنان والصيادلة حوالي 13، هذا وقد تم دمج وزارة البيئة مع وزارة الصحة في 2015، وكذلك دمج جزء كبير من موظفي هيئة التصنيع العسكري المُنحلّة بعد 2003 الى وزارة الصحة أيضاً، حسب قرار سلطة الائتلاف الموحدة رقم 75 في 2004، حيث كان هناك نقص في عدد الأطباء والمساعدين بالنسبة للكثافة البشرية، بينما هناك فائض في عدد الصيادلة وأطبّاء الأسنان، حسب بيانات نقاباتهم، ويعود هذا الفارق نتيجة لسهولة استحداث كليات أهلية لطب الأسنان والصيدلة، أمّا الطب العام فيحتاج إلى إنشاء مستشفى تعليمي، ولذلك بقي الاعتماد على الجامعات الحكومية بشكل رئيسي”.
السياسة الصحية الوطنية
يذكر التقرير أن “السياسة الصحية الوطنية تشمل وبشكل واضح الرعاية الشاملة ومراحل الرعاية الصحية الثلاث الأوّلية والثانوية والثالثية، أي مراحل الوقاية والتشخيص والعلاج والتأهيل”.
وتبين التجربة العملية لكاتب التقرير في المؤسسات الصحية العراقية أن “هناك برامج متخصصة بالوقاية كحملات التلقيح والتوعية والفحص الدوري للأطفال والحوامل مثلا.. مع وجود سجّلات متابعةٍ وتوثيق، لكن عملية تطبيق هذه البرامج يتضمّنها الكثير من عدم الدقة في أخذ المعلومات وتوثيقها، كما تملأ الفرق الصحية البيانات التي تتطلّب وقتاً وعملا روتينياً بشكل وهمي، مثلا عند فحص أسنان طلبة المدارس الابتدائية كثيراً ما يحدث أن يأخذ الفريق الفاحص قائمة أسماء الطلبة ويملأها وهميّاً دون فحصهم، أو بعد فحص عدد قليل منهم فقط وهذا يحرم قسماً كبيراً منهم من الخدمات الصحية العلاجية والوقائية مما يؤثر سلباً على صحتهم مستقبلًا”.
الوصول الى الخدمات الصحية
ويشير التقرير الى ان “قطاع الخدمات الصحية ينقسم الى عام حكومي وخاص أهلي، تكون أسعار الخدمات في القطاع العام مدعومة من الدولة وخصوصاً في ما يتعلّق بالرعاية الأولية والثانوية التي تقدم بتذكرة لا تتجاوز ثلاثة آلاف دينار عادة، أي حوالي 1.6 دولار أميركي، وتتضمن خدمات الطوارئ أيضاً. والعاملون في الصحة هم موظفون لدى الدولة جميعاً كالأطباء والممرضين وغيرهم. أما في القطاع الخاص فأغلب العاملين يعملون لجزء من وقتهم Part time بالإضافة الى عملهم في القطاع العام وأسعار الخدمات الصحية الخاصة هي: عالية بالمقاييس العراقية، وينقسم هذا القطاع الى ثلاثة أقسام: وحدات خاصة داخل المستشفيات والمراكز الحكومية، مستشفيات ومراكز أهليّة، وعيادات وصيدليات خاصة غير منظمة”.
دخل الفرد يحدد نوعية الخدمات
ويشير التقرير الى ان “توزيع المستشفيات والمراكز الصحية لا يتناسب مع تركيز السكان فمثلا منطقة بغداد الجديدة التي يسكنها حوالي مليون شخص تخلو من أي مستشفى. لذلك فإن مشكلة الوصول الى الخدمات الصحية في العراق هي اعتماد نوعية هذه الخدمات بشكل أساسي على دخل الفرد وقدرته المالية، بسبب النسبة العالية لما يصرفه الفرد العراقي ولا يستردّه على الخدمات الصحية Out of Pocket، الذي يعود بالأساس لعدم وجود نظام تأمين صحي حقيقي. فالخدمات الصحية العامة لا تتعدّى الخدمات الأساسية وغالباً بجودة أقلّ ممّا يمكن الحصول عليه في القطاع الخاص”.
ويقول ان “من المفارقات أن قسماً خاصاً داخل مستشفى حكومي عادةً ما يكون - أنظف ويقدم خدمات أفضل ممّا يقدمه القسم العام في المستشفى ذاته، وهذا يعود بشكل أساسي الى وجود التحفيز المالي الإضافي للعاملين في القسم الخاص بالإضافة الى رواتبهم الحكومية الثابتة”.
ويتوصل التقرير الى ان “الطبقات الهشة ومن هم تحت خط الفقر وذوي الدخل المحدود وحتى فئات الدخل المتوسط الدنيا هم من يعتمدون على الخدمات الصحية العامة، أما ذوو الدخول الأعلى فيمكنهم الحصول على خدمات بجودة أعلى من القطاع الخاص، أو حتى السفر الى بلدان أخرى كلبنان وإيران والهند وتركيا والأردن للعلاج وغالباً ما لا تعوّض الدولة هذه المصاريف العلاجية”.
ويستنتج التقرير من ذلك أن “هذه العوامل خلقت ثقةً ضعيفة بين المستفيدين من الخدمات الصحية ومقدميها، فصار الباحث عن الخدمة يرى أنه محروم من حقه في القطاع العام ومُستغَلَّ في القطاع الخاص. أما على الجانب الآخر فيرى العاملون في الصحة أنفسهم محدّدين بما يمكنهم تقديمه داخل القطاع العام بسبب الروتين وعدم وجود التمويل الكافي وحتّى الفساد المالي، بالإضافة الى تقييد مساحتهم وتحديد دخولهم بغض النظر عن نوع وكميّة الخدمات المُقدّمة، لذلك فالإحباط من خدمات القطاع العام موجود لدى المستفيدين منها والعاملين فيها بأوجه مختلفة تنتهي عادة بنزاع وعدوانية بينهم حتى تكاد تكون حوادث الاعتداء على الكادر الطبي يومية، فقد غادر 22 بالمائة من العاملين في الصحة العراق بين 2004 و 2007 بسبب العنف والتهديدات، وتعرض 80 بالمائة من الأطباء العاملين في وحدات الطوارئ للاعتداء والتهديد أثناء عملهم.
ويضيف التقرير انه “إضافة الى هذه الأسباب، يُمثل غياب سجلّ طبّي قابل للنقل بين القطاعين العام والخاص عائقاً في تكامل هذه الخدمات والوصول اليها، ولذلك يحتاج مقدّمو الخدمات الصحية الى البدء من الصفر مع كلّ مريض بدءاً من التاريخ الطبي وغيره من المعلومات التي يُعتمد فيها كلّياً على ذاكرة المريض أو ذويه ممّا يزيد من فرصة أن لا يكون التدخل الطبي مناسباً أو مُكرراً وبالتالي فشله”.
حرمان النساء من الخدمات الصحية
ويواصل القول أن “القطاع الخاص في غالبه هو غير منظم ولا يوجد تواصل مُهيكل بين مقدمي الخدمات الصحية فيه. أيضاً تلعب الأعراف الجندرية والاجتماعية دوراً هاماً في حرمان النساء والفتيات من الوصول الى الخدمات الصحية المناسبة، فمثلًا تُراجع النساء المتزوجات في الأرياف والعوائل الدينية الطبيبة النسائية gynecologist لأي سبب لديها سواء كان مُتعلّقاً بصحتها الإنجابية والجنسية أو بالجوانب الأخرى لتجنب إحراج الكشف الطبي من طبيب ذكر”.
ويؤكد انه “رغم تحسّن الوصول الى الخدمات الصحية للنساء بشكل عام فإن عدم المساواة في هذا الوصول بين المناطق الحضرية والريفية شهد ازدياداً كبيرا، بسبب الأعراف الجندرية التقليدية في الريف خصوصاً، كما أن من الأعراف في المستشفيات أن لا يجرى أيّ تدخل جراحي لمريضة إلا بموافقة أحد أفراد عائلتها من الذكور وتحرم من توقيع ورقة الموافقة على التدخل الجراحي بنفسها بسبب الخوف من التهديد العشائري. وفي الوقت نفسه، تُرى بعض الاختصاصات الطبية على أنها ذكورية كالجراحة والكسور مثلًا فتجد أغلب المختصين فيها من الأطباء الذكور مما يمنع بعض النساء من الحصول على هذه الخدمات وللعنف الأسري دوره في هذا أيضاً حيث يمنع بعض الأزواج زوجاتهم من مغادرة المنزل والحصول على الرعاية الصحية التي يحتجن لها، أو يُحرمن من وثائقهنّ الأساسية وبالتالي لا يمكنهن الحصول على تذكرة تؤهلهنّ الحصول على العلاج المناسب”.
الحروب والصراعات
يجد معد التقرير، أن “الصراعات العنيفة والحروب الكثيرة التي مر بها العراق أثرت كثيراً على توفّر وجودة الخدمات الصحية وقلّلت من إمكانية حصول الأفراد على حقهم بالصحة كما أن مدة ما بعد حرب الخليج الثانية بضمنها العقوبات الدولية على العراق كانت الأقسى على صحة العراقيين”، مؤكدا انه “ما زال العراق يعاني من آثارها الى اليوم كتدمير البنى التحتية وتهالكها، وخلق ثقافة تعامل عدواني بين الباحثين عن الخدمات الصحية ومقدّميها، بالإضافة الى ترسيخ الفساد الإداري والمالي في مؤسسات الدولة والقطاع الخاص، ولذلك يُلاحظ أن مؤشرات الحق في الصحة سجلت قيماً متدنية”.
وينبه ايضا الى أن “الطبيعة الريعية لاقتصاد الدولة أنشأت اعتماداً ضاراً على ما تقدمه الدولة فقط التي تغطي المصاريف التشغيلية لقطاع الصحة العام المترهل في موازناتها”، لافتا الى ان “قطاع الصحة في العراق يعاني من مشاكل هيكلية أيضاً كغياب نظام موحد للسجلات الطبية والصحية للأفراد فضلا عن أتمتتها، وعدم التكامل بين خدمات القطاعين العام والخاص بالإضافة الى عشوائية جزء كبير من القطاع الخاص، كما أن عدم وجود نظام حقيقي للضمان الصحي يضع ضغطاً إضافياً على الفئات الهشة وبالتوازي فإن التحدّيات البيئية متصاعدة بالحدّة”.
توصيات
وفي نهاية التقرير، قدم معد التقرير منتظر حسن عددا من التوصيات، من بينها “وضع تطبيق قانون الضمان الصحي رقم 22 لسنة 2020 ضمن أولويات مؤسسات الدولة المعنيّة وخصوصاً وزارة الصحة والبيئة لما يمكن أن يقدّمه من وصول عادل الى الخدمات الصحية في القطاعين العام والخاص”، مشددا على ضرورة “وضع نظام موحد وإلكتروني للتاريخ الطبي للأفراد قابل للنقل والتحديث والمشاركة يمكن أن يزيد من تكامل الخدمات الصحية والطبية بين القطاعين العام والخاص”.
ويدعو الى “إعطاء أهمية أكبر لمواضيع الصحة ذات الوصمة الاجتماعية وخصوصا الصحة العقلية والنفسية والعنف الأسري في الخطط الصحية والتعليمية والإنفاق الحكومي”، كما يجد ان من المناسب “وضع خُطط عاجلة للتعامل مع أخطار التغير المناخي والتلوّث، وبدء العمل بشكل طارئ عليها لأنها صارت واقعاً وتأثيراتها على الصحة والأمن البشري جسيمة”.
ويوصي التقرير بـ”توفير مرونة أكبر للعاملين على الصحة للانتقال والعمل بين القطاعين الخاص والعام يمكن أن يساهم في تقديم خدمات صحية أفضل، وكذلك تفعيل وتحديث أنظمة التعليم الطبي المستمر”.
ويشدد على ضرورة “فهم ومعالجة العوائق التي تمنع النساء والفتيات وخصوصاً في المناطق الريفية والعشوائيات من الحصول على الخدمات الصحية، وكذلك العوامل الاقتصادية والاجتماعية والبيئية والثقافة التي تهدّد حقهنَّ في الصحة”.
ويوصي أيضا بـ”التطبيق العاجل لنظام الضمان الصحي والتركيز على الصحة العقلية والنفسية، ومواجهة أخطار التغير المناخي ووضع قوانين وإجراءات تضمن الحق في الصحة للفرد والمجموعات أبعد من الخدمات الصحية فقط وبدون تمييز”. كما ينصح بـ”تكثيف جهود المدافعة لإقرار قانون العنف الأسري لما يمكن أن يقدمه من نظم إحالة قد تساهم في إنقاذ ضحايا العنف الأسري، النساء والأطفال خصوصا، وتحافظ على سلامة مقدمي الخدمات الصحية ممّن يخبرون عن هكذا حالات”.